
動画予告篇↓

磁気活水器を3ヶ月 無料でお貸しします
当事務所では(株)Kenkanko製の、自宅で磁気活水を簡単に作れる道具「マイルドシャワー」を3ヶ月間無料で貸出しています。磁気活水を日常的に飲用していると脳髄液の質が変わり、3か月ほどで脳髄液の流れが良くなってきます。ぜひお試しください。

使ってみて、3ヶ月後に貸出品を購入することもできます。価格は2万7千円(税別)です。
貸出しは月に200台まで:製造数に限りがありますので、新規貸出しは月に200台までです。
片頭痛改善 モニター募集
当事務所では片頭痛改善のモニターを募集しています。モニターの方には、磁気活水器を利用していただき、磁気活水器の使用開始時と終了時に、片頭痛の発生日数についてアンケートをとらせていただきます。統計結果を随時このサイトで発表してゆきます。3か月で発生日数は半減すると予測しています。貸出期間終了時に貸出品を購入された方には、9か月後に3回目(最終)のアンケートをお願いいたします。
動画概要(21コマ漫画)



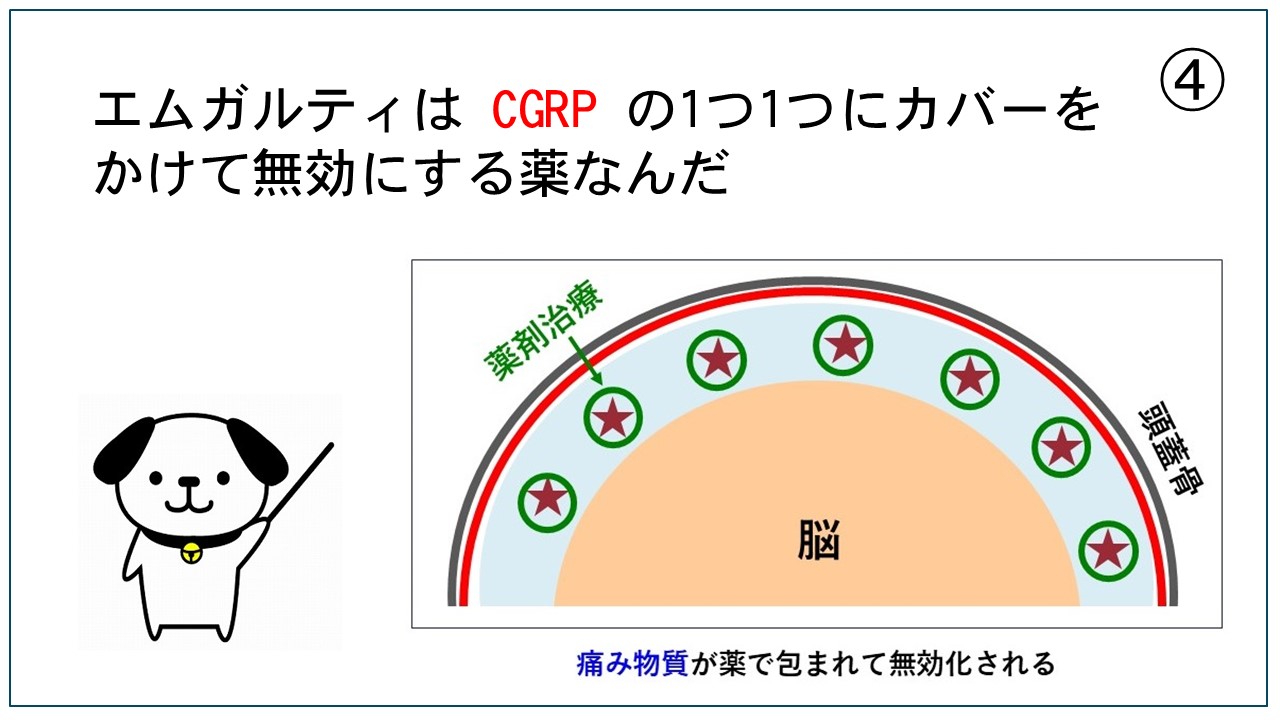
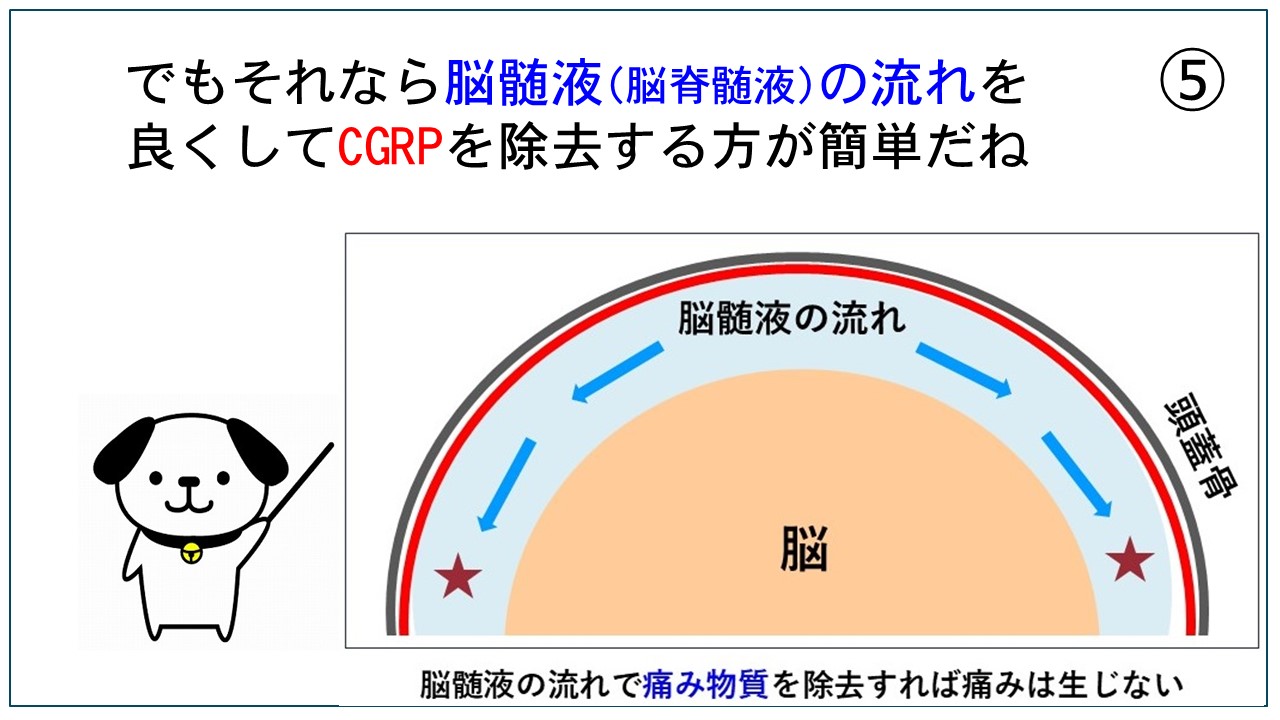

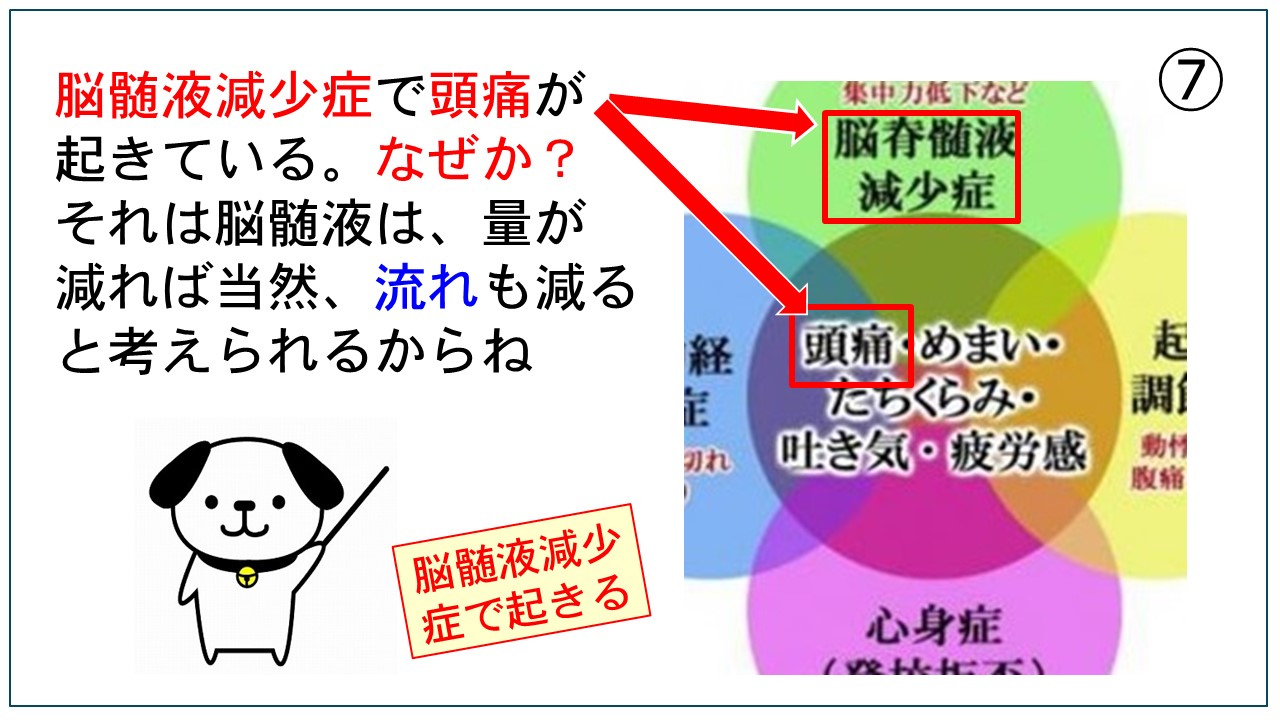
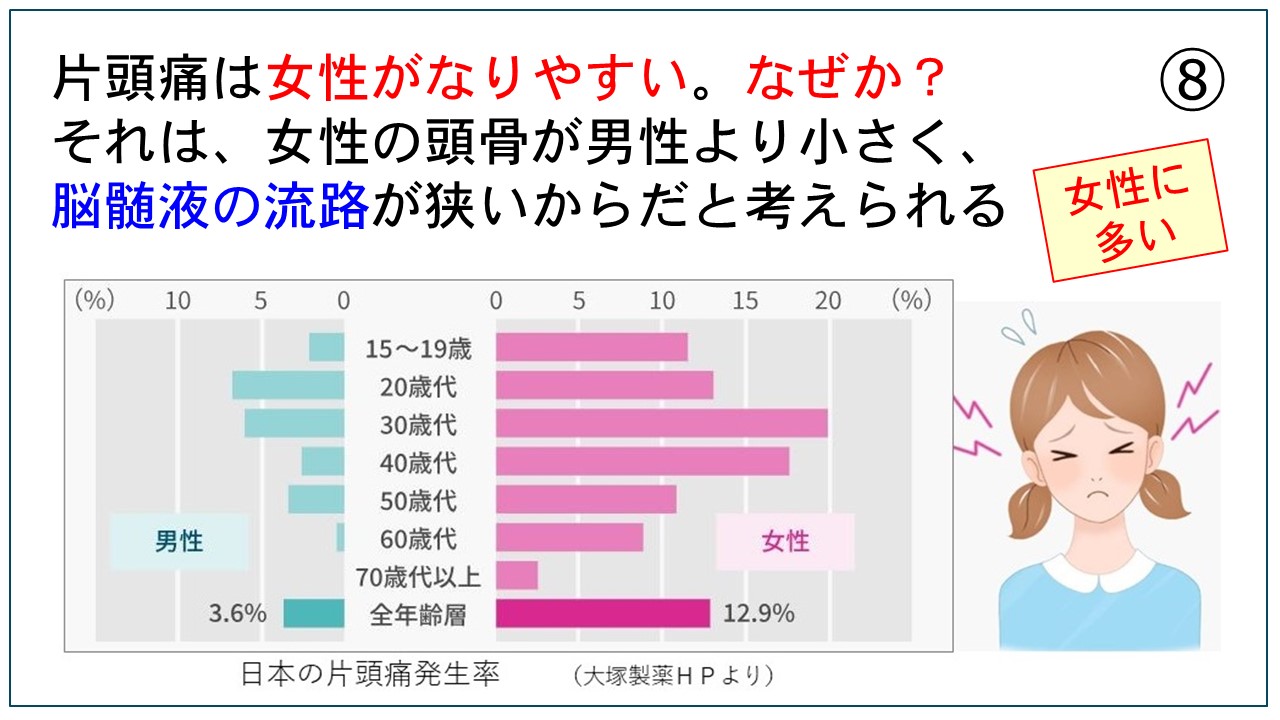

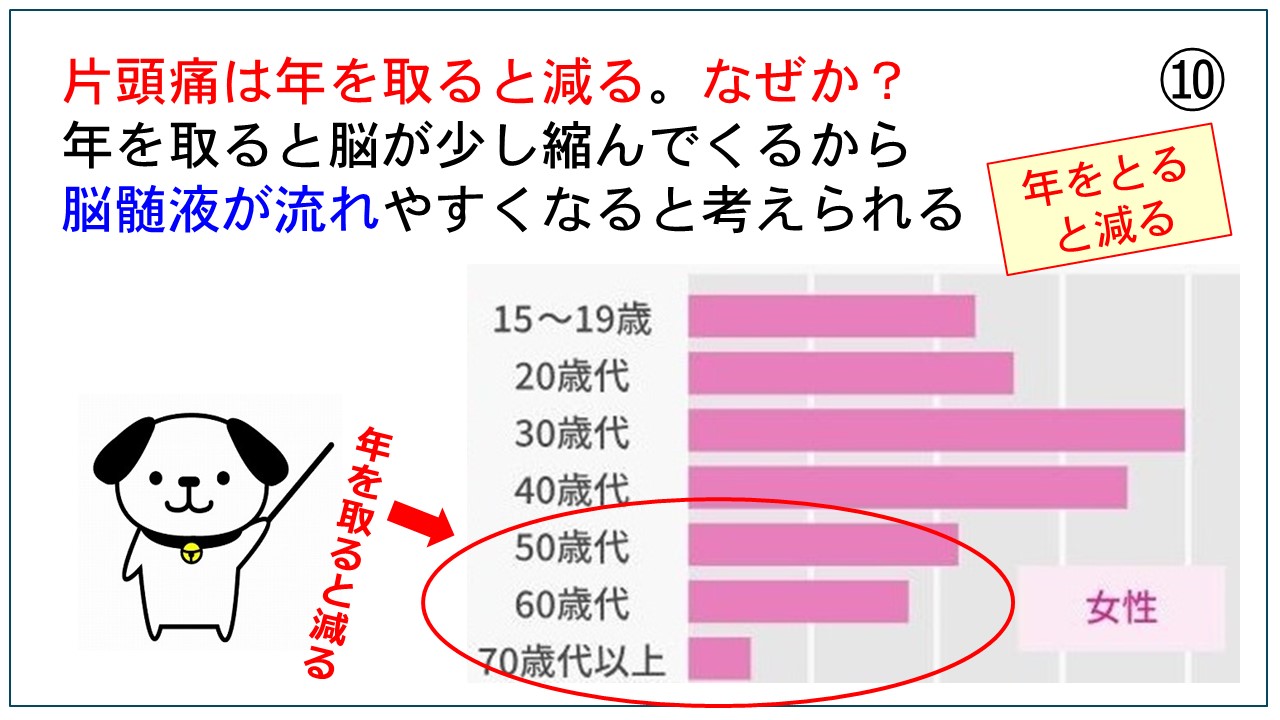
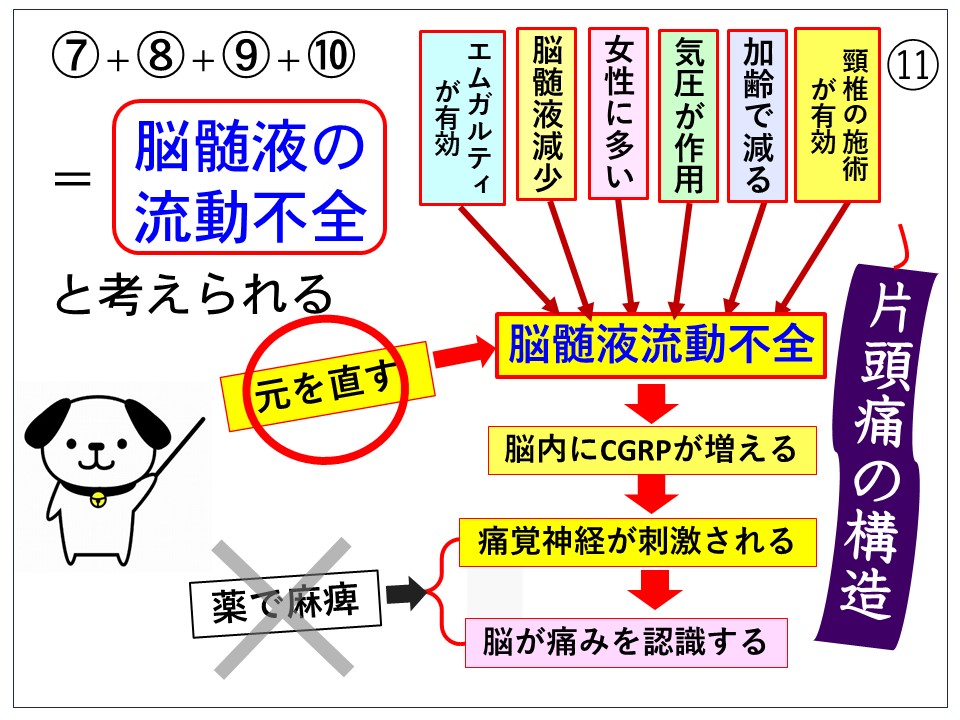

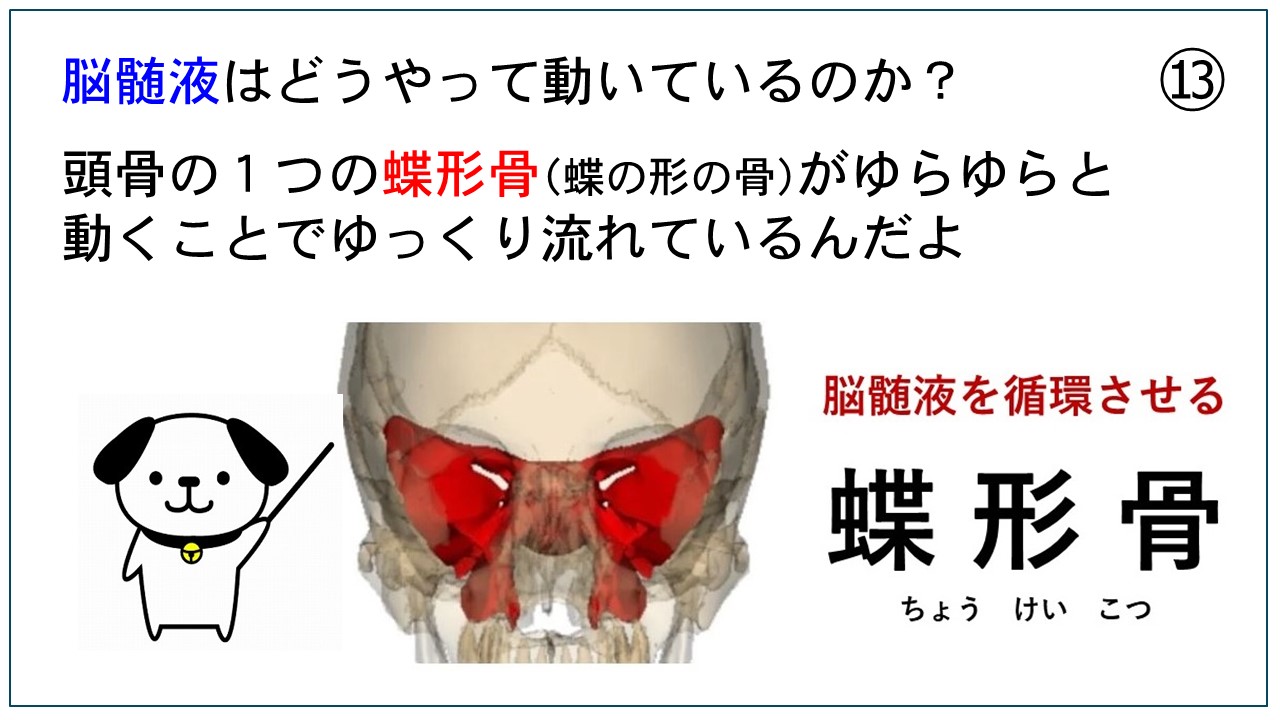



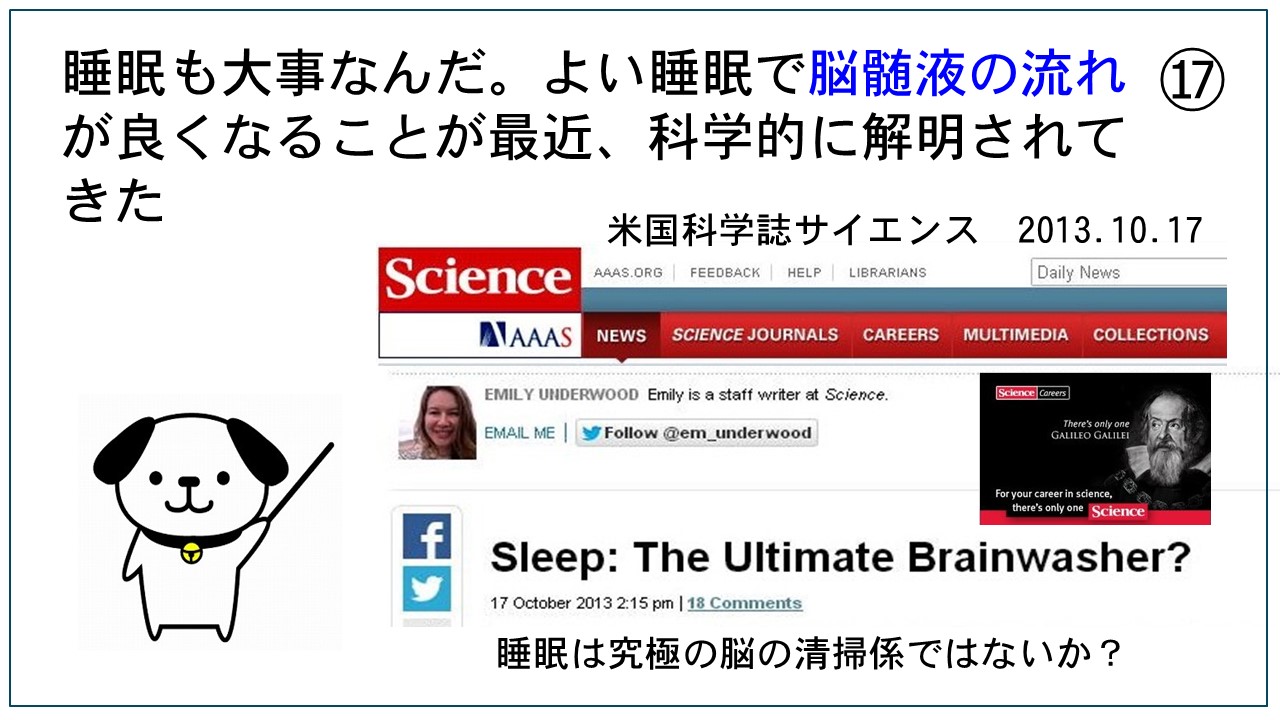

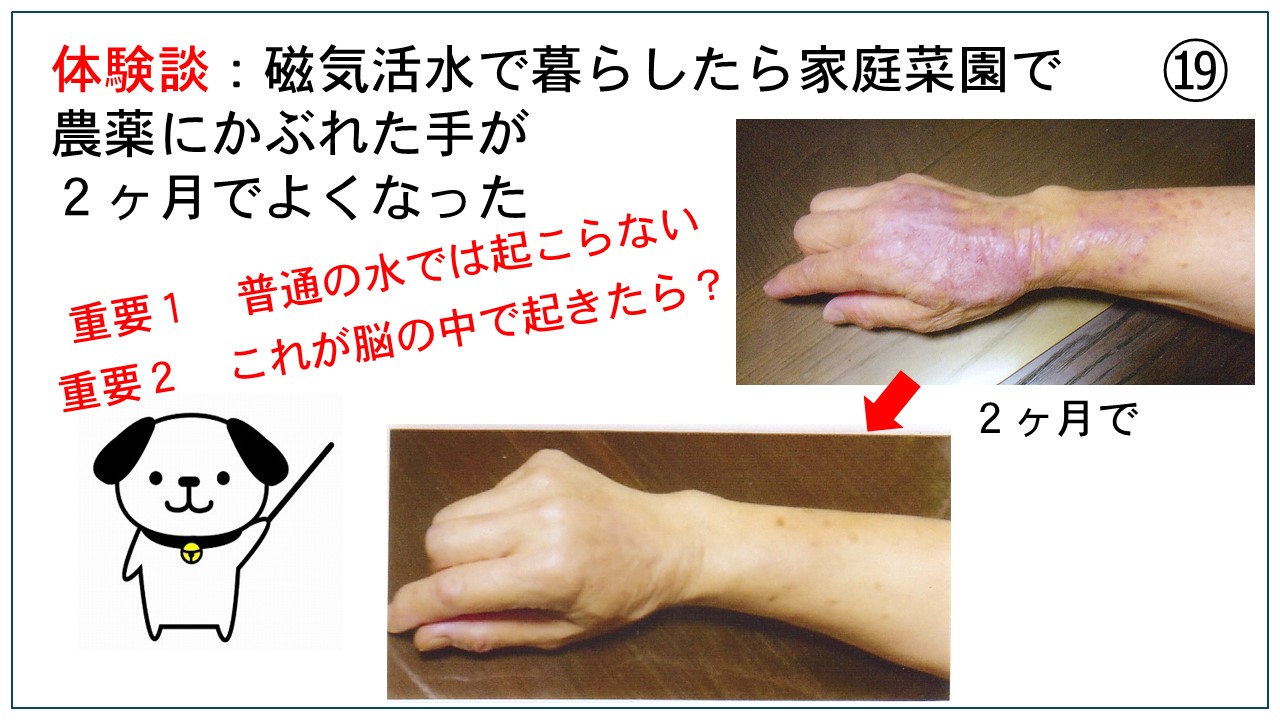
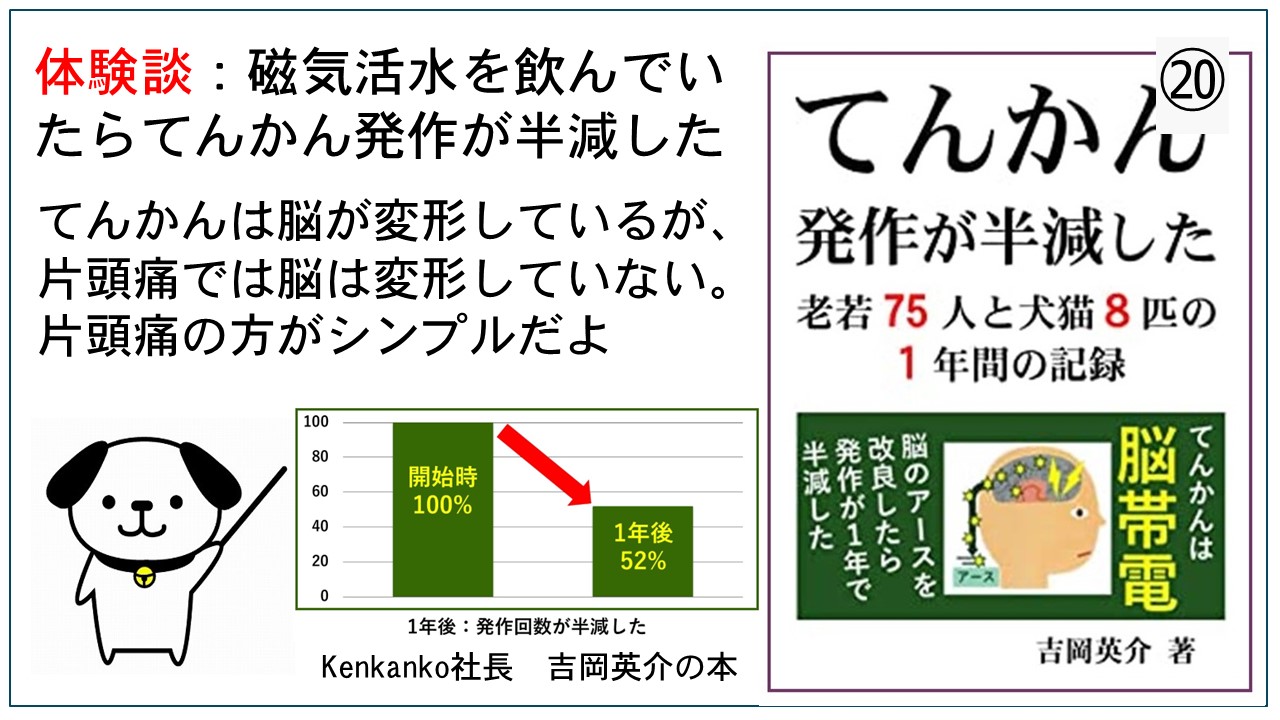

磁気活水器3ヶ月無料貸出



